Новости
-
15.08.2023
Доброкачественные новообразования молочных желез. Валерий Павлович Айгоров в программе "Скажите, доктор"
-
08.08.2023
Рак мочевого пузыря
-
26.07.2022
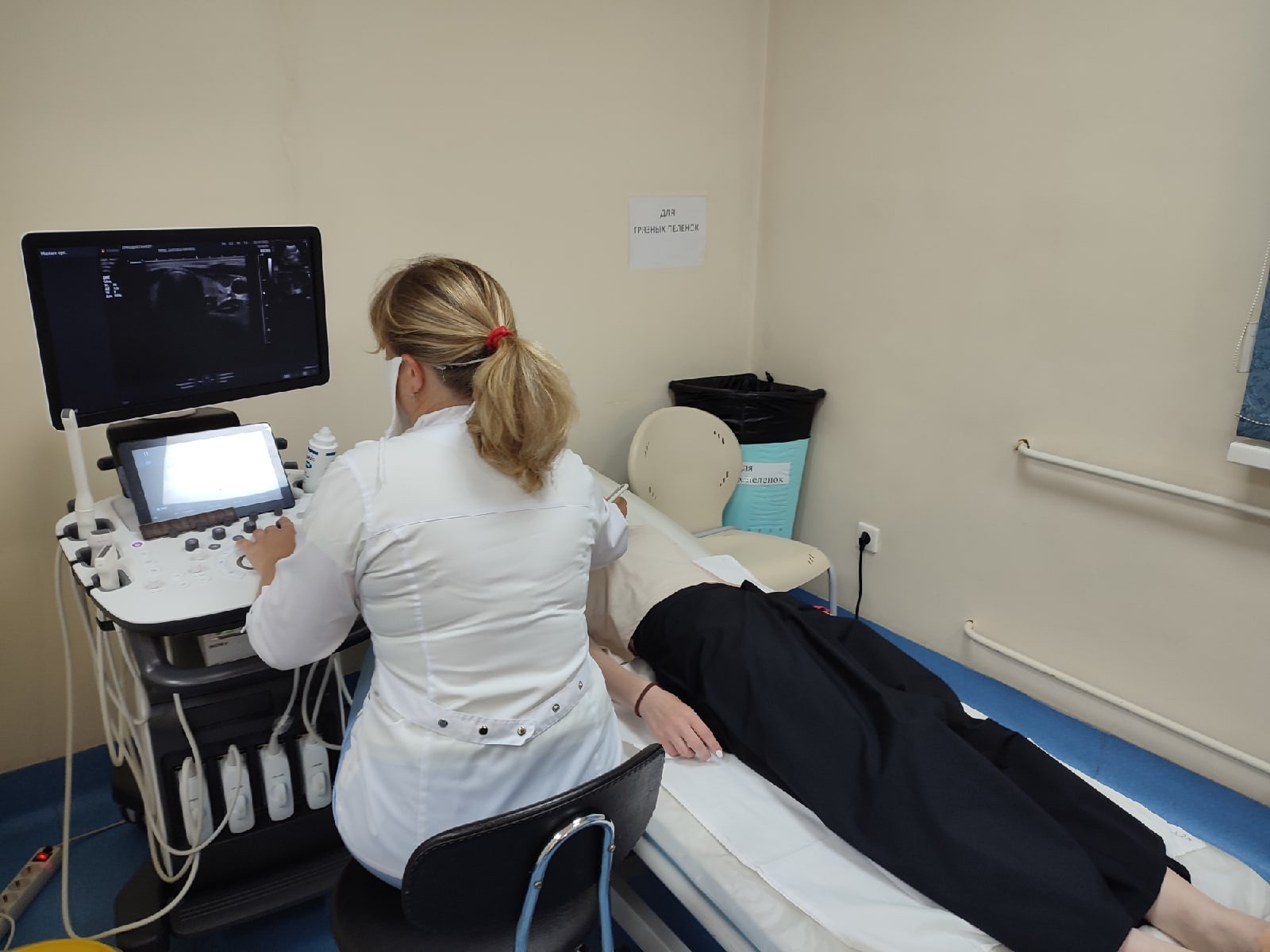
Новые ультразвуковые аппараты Новгородского онкодиспансера
-
25.07.2022
Новгородский онкологический диспансер получил новое оборудование
-
19.07.2022
Специалисты Новгородского онкологического диспансера ведут приём в составе мобильных поликлиник медицинского автопоезда

Свежие материалы
-
Как справиться, когда у вашего ребенка диагностирован рак
-
Когда ребенок потерял родителя
-
Лечение неизлечимой болезни родителей
-
Борьба с рецидивом или прогрессирующим заболеванием
-
Психосоциальная поддержка
-
Проблемы с лечением
-
Работа с диагнозом
-
Что сказать, если ваш ребенок спрашивает о смерти
-
Помощь братьям и сестрам детей, у которых диагностирован рак
-
Помощь вашему ребенку в адаптации к диагнозу рака